لقد أنتجت الأبحاث أدلة جيدة النوعية حول علاج وإدارة اضطراب ثنائي القطب في المراحل الحادة، وإلى حد ما، في المراحل شبه الحادة/الاستمرارية. وقد ساهم ذلك في وضع العديد من الإرشادات حول علاج وإدارة اضطراب ثنائي القطب. ومع ذلك، بالنسبة للمرحلة طويلة الأمد أو مرحلة استمرار المرض، تتلاشى معظم الإرشادات، وفي غياب أدلة بحثية عالية الجودة، تظل غامضة. ويتضح هذا بشكل خاص فيما يتعلق بالسؤال السريري المهم حول إيقاف الأدوية المثبتة للمزاج بعد فترة من الهدوء. يهدف هذا الاستعراض إلى تجميع الأدلة الحالية حول إيقاف مثبتات المزاج بعد فترة من الهدوء من أجل التوصل إلى استراتيجية منظمة ومتماسكة لإدارة هذا الإيقاف وتقديم توصيات للبحوث المستقبلية. ولتحقيق هذه الغاية، قمنا بمراجعة إرشادات العلاج الرئيسية ذات الصلة والأدلة اللاحقة بعد نشر هذه الإرشادات يُعتمد العلاج طويل الأمد الموصى به حاليًا لاضطراب ثنائي القطب عادةً على نفس المبادئ المطبقة على أي حالة صحية مزمنة (مثل ارتفاع ضغط الدم أو داء السكري)، حيث ينصب التركيز على الاستمرار في العلاج بأقل جرعة فعالة من الدواء، وغالبًا مدى الحياة، مع التحول إلى دواء بديل عند ظهور الآثار الجانبية، وقلة المؤشرات، إن وجدت، للتوقف التام عن تناول الدواء. ومع ذلك، في ظل غياب أدلة قوية على فعالية العلاج طويل الأمد، وارتفاع معدل عدم الالتزام به في اضطراب ثنائي القطب، يُعدّ التوقف عن تناول الدواء جانبًا بالغ الأهمية من العلاج، ويجب مراعاته بدقة
في جميع مراحله.
يُعدّ إيقاف دواء أثبت فعاليته في علاج مرض متعدد الأوجه كاضطراب ثنائي القطب من أصعب المسائل في الممارسة السريرية النفسية الحالية. فهو يُثير مخاوف الطبيب من انتكاس المريض سريعًا وعودته إلى نقطة الصفر في العلاج، أي إلى نوبات الهوس أو الاكتئاب الحادة.
في اضطراب ثنائي القطب، تُعدّ مسألة العلاج معقدة، وعادةً ما تُقسّم إلى مراحل حادة (Ac) ومرحلة استمرار (Co) ومرحلة صيانة (Mn): الأولى تهدف إلى تخفيف الأعراض، والثانية إلى الحفاظ على حالة الهدوء ، والأخيرة إلى منع الانتكاس . 1-7
بالنسبة لمعظم الاضطرابات الأخرى، سيكون هذا النموذج بسيطًا، إذ ينطوي إما على وجود المرض أو غيابه. أما بالنسبة لهذا الاضطراب العاطفي القطبي، فإن فكرة التعافي من حالة عاطفية معينة تُثير القلق، إذ يظل هاجس انتقال المريض إلى حالة عاطفية أخرى يراود الطبيب باستمرار مع تحسن حالته المزاجية. يوضح الشكل 1
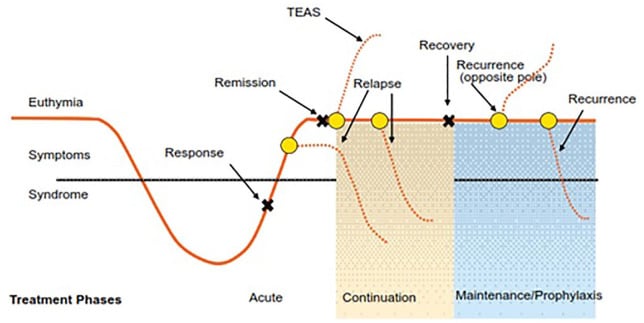
مراحل مختلفة من العلاج في اضطراب ثنائي القطب. موضحة هنا في القطب الاكتئابي. معدلة من فرانك وآخرون (1991) بواسطة غرونز وآخرون (2013) (غرونز، فييتا وجودوين، 2013).
BD، اضطراب ثنائي القطب؛ TEAS، الأعراض العاطفية الناشئة عن العلاج.
يُظهر العلاج الدوائي لاضطراب ثنائي القطب نتائج ممتازة في التجارب السريرية على نطاق واسع من حيث تخفيف الأعراض، والحفاظ على حالة الهدوء، وانخفاض معدل الانتكاس ومقاومة العلاج اللاحقة عند التوقف عن العلاج. ومع ذلك، إذا خضع هذا النجاح لمزيد من التدقيق، يتضح ما يلي:
- من حيث العامل الدوائي الفردي، فإن الليثيوم لديه أقوى الأدلة على الوقاية من الانتكاس على المدى الطويل؛ أما بالنسبة للأدلة المتعلقة بمضادات الاختلاج مثل فالبروات ولاموتريجين، فإن الأدلة أقل قوة وهناك شك في أي فوائد طويلة المدى لمضادات الذهان 9 ؛
- فيما يتعلق بقطبية المزاج، فإن الأدلة أقوى على فعالية العلاج الدوائي في إدارة الهوس الحاد والوقاية منه، لكنها غير حاسمة بالنسبة للاكتئاب ثنائي القطب، والتقلبات المزاجية السريعة، والحالات دون العتبة التشخيصية. 1 ، 10وهذا ذو أهمية خاصة بالنظر إلى أن أعراض الاكتئاب تستحوذ على معظم حياة مرضى الاضطراب ثنائي القطب، حيث أفادت إحدى الدراسات أن مرضى الاضطراب ثنائي القطب يعانون من أعراض اكتئابية متبقية لحوالي ثلث أسابيع حياتهم . 11 ، 12
- فيما يتعلق بمرحلة العلاج، تشير الأدلة الحالية بقوة إلى فعالية المرحلة الحادة من المرض. ومع ذلك، تُظهر تجارب مثل STEP-BD معدل تكرار نوبات المزاج خلال عامين يصل إلى 49% على الرغم من الاستجابة الحادة للعلاج.<sup> 13</sup> ويشير آخرون إلى معدل انتكاس يبلغ 37% خلال عام واحد و60% خلال عامين، وخطر انتكاس بنسبة 73% خلال خمس سنوات لأي من قطبي المرض على الرغم من استمرار العلاج.<sup> 14</sup>
- فيما يتعلق بعوامل استجابة المرضى، فمنذ دراسات الارتباط على مستوى الجينوم (GWAS)، ١٥ بات من الواضح أن استجابة المرضى لمزيج الأدوية تختلف، ولا سيما الليثيوم الذي يحظى بشهرة عالمية. ١٦ في الواقع، تُظهر فئة محددة جدًا من المرضى الاستجابة العلاجية المثالية (انظر الشكل ٢ ) لليثيوم في علاج الاضطراب ثنائي القطب: أولئك الذين لديهم عدد أقل من حالات دخول المستشفى قبل العلاج؛ ومسار مرضي متقطع يتميز بنمط من الهوس، يليه الاكتئاب ثم الاعتدال المزاجي؛ وبداية متأخرة للاضطراب ثنائي القطب. ١٧ ، ١٨
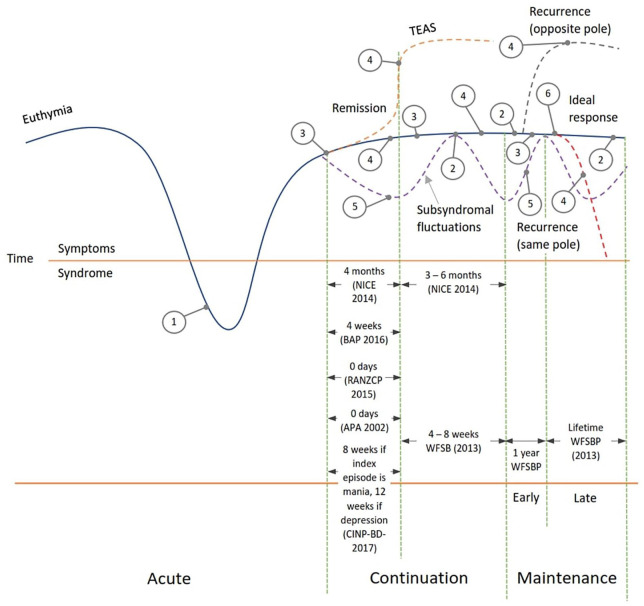
مراحل نوبة المزاج المؤشرة مع تفاعل معقد بين مدة العلاج واعتبارات التوقف. (1) الآثار الجانبية الحادة، (2) الآثار الجانبية المزمنة/طويلة المدى، (3) اختيار المريض (عادةً عند هدأة الأعراض)، (4) بقيادة الطبيب (مثل تبسيط النظام، أو التحفيز الكهربائي عبر الجلد، أو التحول إلى القطب المعاكس)، (5) استجابة غير كافية، (6) ظهور حالات صحية بدنية جديدة (مثل أمراض الكلى أو القلب). لتعريف اختصارات الدراسة، انظر النص الرئيسي
TEAS، الأعراض العاطفية الناشئة عن العلاج.
تُصعّب الأعراض العاطفية الناشئة عن العلاج (TEAS) وتقلبات المزاج دون العتبة التشخيصية خلال فترة الهدوء من تقييم فعالية العلاج والاستجابة له بشكل كامل. ويزداد الأمر تعقيدًا نظرًا لأن تجارب المتابعة غالبًا ما تتبع تصميمًا مُحسّنًا، حيث يُشارك فقط المرضى الذين تعافوا أثناء المرحلة الحادة من العلاج المُستخدم في التجربة في مرحلة المتابعة مزدوجة التعمية، مما يُؤدي إلى تحيزات تجاه علاج واستجابة مُحددين.<sup> 19 </sup> لا تتجاوز معظم تجارب المتابعة فترة متابعة لمدة عامين،<sup> 20</sup>بينما تُستخدم نتائجها للتوصية بعلاج قد يستمر مدى الحياة في جميع المبادئ التوجيهية السريرية تقريبًا. وفي حين تُظهر تجارب التوقف عن العلاج بوضوح حدوث انتكاس سريع عند التوقف عن العلاج مقارنةً بالاستمرار عليه، بنسبة تصل إلى 87% خلال 10 أشهر بعد 5 سنوات من فترة الهدوء المستقرة،<sup> 21</sup> يجب تفسير هذه البيانات بحذر نظرًا لاحتمالية تداخل "الانتكاس السريع" بعد التوقف عن العلاج مع أعراض انسحاب مُثبت المزاج، وخاصة الليثيوم كما هو مُفصّل أدناه.<sup> 22</sup>
لا تزال معدلات عدم الالتزام بالعلاج في حالات الاضطراب ثنائي القطب مرتفعة للغاية، حيث بلغت 50% في إحدى الدراسات. قد يُسهم التثقيف النفسي والتحالف العلاجي في تخفيف هذه النسبة، ولكن في الواقع، يقرر العديد من المرضى التوقف عن العلاج نهائيًا خلال مسار أي مرض مزمن. ونظرًا لمعرفتنا بزيادة معدل وشدة الانتكاس مع التوقف المفاجئ عن العلاج مقارنةً بالتوقف التدريجي، فمن الحكمة اعتبار استراتيجيات التوقف عن العلاج جزءًا لا يقل أهمية عن أي خطة علاجية، بدلًا من الإصرار على الالتزام مدى الحياة، ثم مواجهة مريض يقرر فجأة التوقف عن كل شيء.
يزداد الأمر تعقيدًا نظرًا لقلة فهمنا للآثار الناجمة عن التوقف عن العلاج، وخاصةً الليثيوم، بسبب التداخل الكبير بين هذه الآثار وأعراض اضطرابات المزاج (كما هو موضح في الجدول 1 ). وهذا يثير التساؤل عما إذا كانت هذه انتكاسات ناتجة عن التوقف عن العلاج، أم ظاهرة ارتداد انسحابي حقيقية غير مرتبطة بالانتكاس، أم تقلبات مزاجية دون العتبة السريرية تميز المرض نفسه؟ ربما يكون أحد هذه الاحتمالات صحيحًا؟ أم جميعها؟ أم لا شيء منها؟ ربما تكون هذه آثارًا مرتبطة بأمراض مصاحبة لدورة الاضطراب ثنائي القطب، مثل اضطرابات الشخصية أو تعاطي المخدرات؟ لعلّ نقص الفهم في هذا المجال مرتبط بنقص فهمنا الكامل لكل من البيولوجيا العصبية للمرض، وبالتالي عدم وجود أهداف دوائية معتمدة، وآلية عمل الأدوية المثبتة للمزاج. وقد أدى ذلك إلى إعادة استخدام أدوية الأمراض النفسية العصبية، مثل مضادات الصرع، لعلاج اضطرابات المزاج، مما دفع جيديس وآخرون إلى إجراء دراسة... يقترح [اسم الشخص] أيضاً الاعتراف بدور الصدفة في مكان ما في الإدارة. 9
الجدول 1.
الحالة الغريبة لاستقرار المزاج: إن التداخل المعقد لأعراض المرض، وأعراض الهدأة، وأعراض ما قبل المرض والأعراض المصاحبة، وارتداد سحب العلاج، يتردد صداه مع مبدأ بارمنيديس القائل بأن "الكل واحد" ويسلط الضوء على فجوتنا الحالية في المعرفة حول كيفية التمييز بينها سريريًا
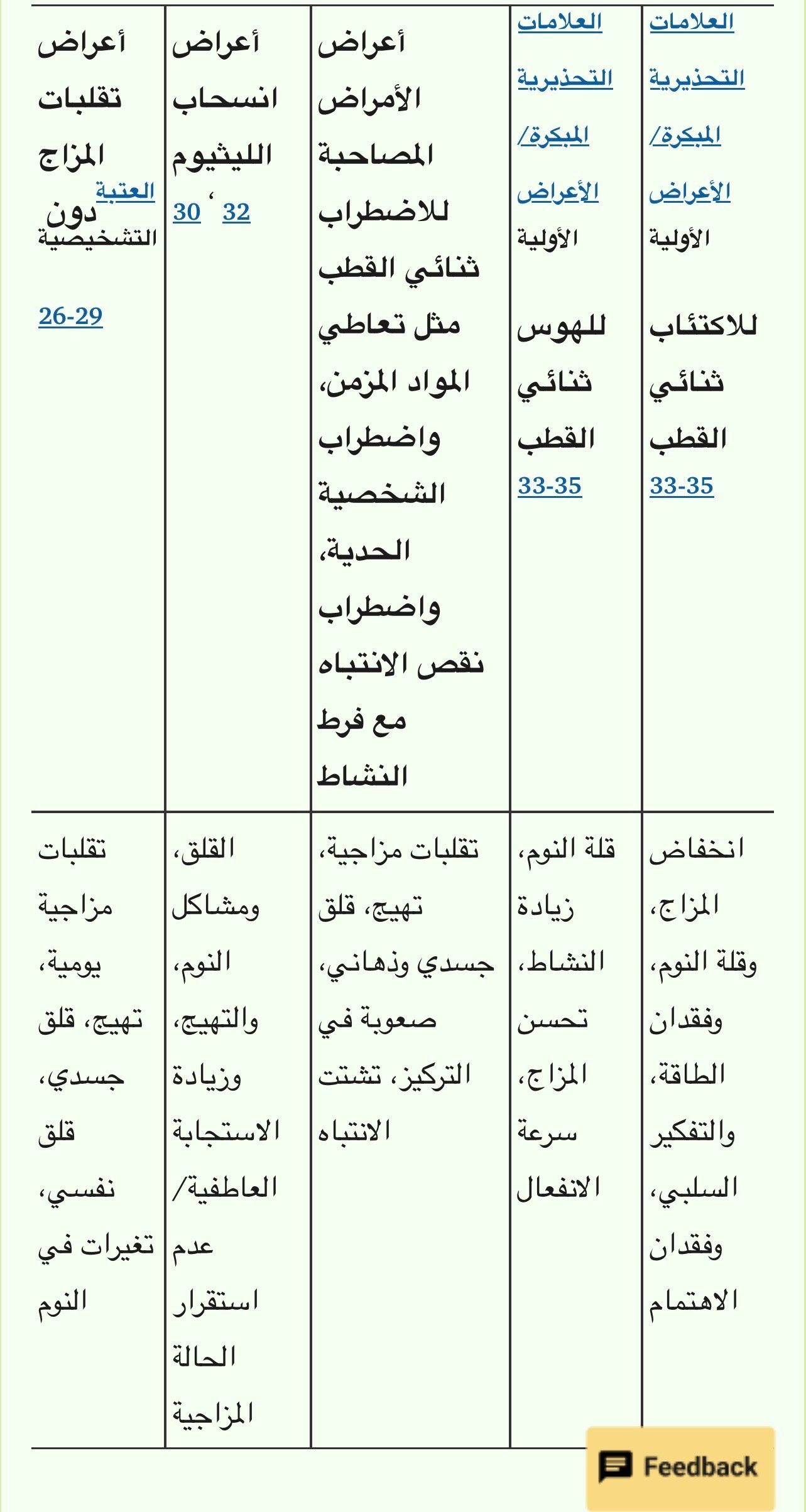
اضطراب نقص الانتباه وفرط النشاط (ADHD)؛ اضطراب الشخصية
غير المستقرة عاطفياً (EUPD).
تُعدّ أسئلة كيفية ووقت وسبب إيقاف العلاج الدوائي في اضطراب ثنائي القطب تحديًا كبيرًا في الممارسة السريرية النفسية، ويُفضّل التعامل معها بناءً على تقييم المخاطر مقابل الفوائد، واتباع نهج مُصمّم خصيصًا لكل مريض على حدة. 9
يتجلى هذا بوضوح في رد هاملت الشهير على صديقه هوراشيو في مسرحية ويليام شكسبير التي تحمل نفس الاسم.
نتحدى التكهنات. هناك عناية إلهية خاصة في سقوط عصفور. إن كان الآن، فلن يأتي، وإن لم يكن سيأتي، فسيكون الآن؛ وإن لم يكن الآن، فسيأتي لا محالة – فالاستعداد هو كل شيء.
(هاملت، الفصل الخامس، المشهد الثاني، 217-224)
يشعر هاملت بالقلق حيال المشاركة في تحدي المبارزة الأخير الذي يفرضه ليرتس، وينصحه هوراشيو بطلب تأجيلها. إلا أن هاملت يتجاهل هذا النصيحة، ويقارن قلقه بالفأل - نذير شؤم يُنذره بعدم خوض هذه المبارزة. يُمعن النظر في جميع خياراته ونتائجها المحتملة، وهو ما يُمثل معضلة الانسحاب التي نطرحها، ويُقرر أن القتال الآن، على أمل تحقيق نصر حاسم بفضل تفوقه في المبارزة، هو الخيار الأمثل في ظل هذه الظروف. يقول إنه يُفضل التخلص من هذا القلق الذي يُساوره، ويخوض المبارزة بكل استعداد.
ونكتشف أنه، بناءً على الحقائق التي كانت بحوزته، اتخذ القرار الصحيح وفاز في تلك المبارزة.
لكن، وكما تقتضي مأساة شكسبير، فإن عوامل مجهولة بالنسبة له تدفع هذا إلى نصر باهظ الثمن لبطلنا.
وها نحن هنا، كحال هاملت، نستعرض كل ما هو معروف حول ما إذا كان ينبغي إيقاف مثبتات المزاج، وكيف، ومتى، ولماذا، وذلك لتزويد الأطباء ببعض الإرشادات التي تساعدهم على التغلب على قلقهم واتخاذ أفضل قرار ممكن مع مرضاهم. ومع ذلك، وأملاً في تجنب تكرار مصير هاملت، سنولي اهتماماً بالغاً أيضاً للثغرات في أدلتنا وفهمنا الحاليين - المجهول الكبير - وسنقدم توصيات للبحوث المستقبلية.
لماذا التوقف؟
يُظهر الليثيوم (Li) والأدوية المضادة للصرع (AED) ومضادات الذهان/مضادات الدوبامين (DA) فعالية جيدة في التجارب السريرية. مع ذلك، تُشير الدراسات الواقعية إلى فعالية أقل بكثير،<sup> 36</sup> بل وتتضاءل هذه الفعالية بمرور الوقت، ما دفع بعض الباحثين إلى استنتاج أنه قد لا يكون من الممكن تحقيق استقرار طويل الأمد باستخدام الليثيوم.<sup> 21 ، 37</sup> ولعل أحد أسباب ذلك هو أن معايير البحث للاستجابة طويلة الأمد تُقاس عادةً بالوقت اللازم لعودة النوبة، وعدد الانتكاسات، والمدة التي يقضيها المريض في المستشفى، أو شدة النوبات اللاحقة، وهي ربما لا تُمثل سوى جزء ضئيل من الاستجابة الواقعية.<sup> 38</sup> وتعتمد هذه الأخيرة بشكل كبير على عوامل أخرى مثل تعدد الأدوية، والالتزام بالعلاج، ومسار المرض قبل بدء تناول الدواء، على سبيل المثال لا الحصر.<sup> 38</sup>
خضعت فعالية العلاج الدوائي طويل الأمد للتدقيق والنقد من قبل العديد من الأطباء والباحثين. أحد أسباب ذلك هو التأثير المحدود للعلاج على الهوس، وانعدامه على الاكتئاب ثنائي القطب،<sup> 39</sup> بالإضافة إلى عدم وجود تجارب سريرية عشوائية مضبوطة طويلة الأمد لمقارنة عدم تلقي العلاج الدوائي (مجموعة مرضى ثنائي القطب غير المعالجة) مع المجموعة المعالجة.<sup> 40 </sup> ويرى البعض أن هذا الاضطراب حيلة حديثة من شركات الأدوية للترويج للمرض،<sup> 39 ، 41 </sup> إلا أن هذا الرأي محل جدل نظراً لوجود سجلات تاريخية تشير إلى وجود الكآبة والهوس منذ ملحمة الإلياذة اليونانية. 42 هناك أيضًا رأيٌ مفاده أنه بعد وصف فاليه لـ" الجنون الدائري" عام 1864، ثم إضفاء الطابع الرسمي على اضطراب ثنائي القطب كمرض عقلي قابل للتشخيص، لم تُسجّل أي تشخيصات رسمية لهذا المرض في الولايات المتحدة حتى عام 1970، والذي تزامن مع إدخال الليثيوم كعلاج دوائي. 39 في إحدى الدراسات، قارن هاريس وآخرون أنماط استخدام الخدمات في علاج اضطراب ثنائي القطب في تسعينيات القرن التاسع عشر (التي تُعتبر حقبة ما قبل الليثيوم) وتسعينيات القرن العشرين. 43 ووجدوا أنه في تسعينيات القرن التاسع عشر، كان معدل دخول المستشفيات بسبب اضطراب ثنائي القطب 4 حالات كل 10 سنوات، بينما بلغ في تسعينيات القرن العشرين 6.3 حالات كل 10 سنوات. فبينما كان هناك 16 مريضًا باضطراب ثنائي القطب لكل مليون نسمة يوميًا في المستشفيات قبل 100 عام، وصل العدد إلى 24 لكل مليون نسمة في أسرّة الرعاية الحادة، وأكثر من ذلك في أسرّة الرعاية غير الحادة عام 1990 في شمال ويلز. 43 هذا، إلى جانب زيادة معدل التشخيص في فئة الأطفال، 44 يعتبر مؤشراً على الطبيعة الضارة للعلاج الدوائي على المسار الطبيعي للمرض ثنائي القطب، وعلى أن تشخيص اضطراب ثنائي القطب هو بناء حديث لتكملة مكاسب شركات الأدوية.
ينصح المؤلفون القراء بتفسير جميع الأدلة، ولا سيما الأدلة التاريخية كما في هذه الحالة، بأقصى درجات الحذر، إذ شهدت الممارسات السريرية والبحثية في الطب النفسي تغيرات جذرية عبر التاريخ، ولا يمكن تعميمها لأغراض المقارنة. فعلى سبيل المثال، في تسعينيات القرن التاسع عشر، كانت فترات الإقامة في المستشفيات النفسية أطول بكثير، وكانت خدمات الصحة النفسية المجتمعية نادرة؛ ولذا فإن مقارنة عدد حالات الاستشفاء بناءً على المفهوم الحديث لتقليل أيام الإقامة وتسريع الخروج بعد السيطرة على الأعراض لإدارتها من قبل فرق مجتمعية، أمر غير متسق.
تُشير بعض الدراسات الحديثة إلى أدلة تُثير تساؤلات هامة حول فعالية علاج اضطراب ثنائي القطب، لا سيما عند دراسة الأضرار المرتبطة بالعلاج. يُعدّ كلٌّ من الآثار الجانبية الصحية الجسدية، وخاصة متلازمة التمثيل الغذائي، والانتحار، السببين الرئيسيين للوفاة لدى مرضى اضطراب ثنائي القطب، 45 ، 46 وخاصةً خلال المرحلة الاكتئابية من المرض. وقد بحث ستوروسوم وزملاؤه ما إذا كان هناك خطر انتحار أكبر في مجموعات العلاج الوهمي أو العلاج الفعلي خلال نوبة الهوس الحادة، وفي الوقاية من نوبات الهوس/الاكتئاب، وذلك من خلال تحليل 11 تجربة سريرية عشوائية مضبوطة بالغفل في هولندا، ووجدوا ثماني حالات انتحار مكتملة في مجموعة العلاج مقابل حالتين في مجموعة الغفل، مع ارتفاع خطر الانتحار المكتمل بمقدار 2.22 مرة في مجموعة العلاج. 39 ، 47 وبينما خلصت الدراسة الهولندية إلى أن التجارب المضبوطة بالغفل آمنة، إلا أن نتائجها تُثير تساؤلات حول فعالية العلاج الدوائي على المدى الطويل، لا سيما في ضوء الأدلة المتزايدة التي تُشير إلى محدودية فعاليته في علاج الاكتئاب ثنائي القطب، وهو الوقت الذي تحدث فيه معظم حالات الانتحار المكتملة. وفي دراسة أخرى أجراها جوكاما وآخرون، وُجد أن خطر الوفاة المبكرة نتيجة مضاعفات صحية جسدية لدى المرضى الذين يتلقون علاجاً بمضادات الذهان يبلغ 2.5 لكل زيادة بمقدار جرعة واحدة من مضادات الذهان. 48
يُفترض عمومًا أن التوقف عن تناول مثبتات المزاج يحدث بعد فترة الهدوء من اضطراب ثنائي القطب. ومع ذلك، توجد أسباب عديدة مذكورة في الأدبيات الطبية تدفع المرضى أو الأطباء إلى التوقف عن تناولها في المراحل الحادة من المرض. تشمل هذه الأسباب ظهور آثار جانبية، سواء كانت حادة أو طويلة الأمد، أو رغبة المريض في التوقف عن تناول مثبتات المزاج بسبب استجابة جزئية أو غير كافية، أو ظهور حالة صحية جديدة (مثل أمراض القلب أو الكلى)، أو قرارات الطبيب (مثل تبسيط نظام العلاج في مرحلة المداومة، أو ظهور أعراض عاطفية جديدة أثناء العلاج، أو الانتكاس) .
يمكن تقسيم التوقف عن العلاج إلى الفئات الفرعية التالية، كل منها يتعلق بالمراحل الثلاث لعلاج اضطراب ثنائي القطب (انظر الشكل 2 ).
- (أ) الآثار الجانبية الحادة
- (ب) الآثار الجانبية المزمنة/طويلة المدى؛
- (ج) اختيار المريض (عادةً عند زوال الأعراض)؛
- (د) بقيادة الطبيب [على سبيل المثال تبسيط النظام العلاجي، والتحول العاطفي الناشئ عن العلاج (TEAS)]؛
- (هـ) استجابة غير كافية؛
- (و) ظهور حالات صحية بدنية جديدة أو تفاعلاتها الدوائية ذات الصلة؛
- (أ) المزمنة/المتفاقمة (مثل أمراض القلب أو الكلى)؛
- (ii) عابرة / محدودة ذاتيًا (مثل الحمل، الرضاعة الطبيعية، جرعة زائدة من المخدرات / التسمم الذاتي).
المنطق الضبابي للتوقف والحالة الغريبة لاستقرار المزاج
ما هو استقرار المزاج في اضطراب ثنائي القطب؟ وفقًا لمصطلحات كريبيلين، يُعرَّف استقرار المزاج بأنه تمييز واضح بين قطبي الاضطراب، ويستمر هذا التمييز باستمرار، كما هو موضح في منحنى الاستجابة المثالي في الشكل 2. <sup> 26</sup> ومع ذلك، ومن خلال الخبرة السريرية ومجموعة متزايدة من الأدلة، ندرك الآن أن استقرار المزاج أو "زوال النوبة" يشمل أعراضًا مستمرة. لطالما أُهملت هذه الأعراض في أبحاث اضطراب ثنائي القطب، لدرجة أنه قد لا توجد حتى مصطلحات مناسبة لوصفها.<sup> 27 </sup> ومن بين المصطلحات المستخدمة لوصف هذه التقلبات المستمرة: "عدم استقرار المزاج بين النوبات"، و"تقلبات المزاج دون العتبة التشخيصية"، و"الأعراض المتبقية". كما يتزايد فهمنا أن هذه الأعراض تختلف باختلاف حالة المزاج السائدة في المرض،<sup> 28</sup>حيث تصل نسبة انتشارها إلى 68% أو 47.3% من الأسابيع التي يعاني فيها المريض من أعراض خلال فترة متوسطة تبلغ 12.8 سنة . <sup> 29</sup> مع أعراض اكتئابية أكثر وضوحاً من أعراض الهوس الخفيف/الهوس أو الأعراض المختلطة.
كما هو موضح في الشكل 3 ، فإن الجدل بين الاستمرار في تناول الدواء أو إيقافه هو جدل منطقي ضبابي وليس ثنائيًا واضحًا، كما هو الحال في علاج ارتفاع ضغط الدم - تناول الدواء يؤدي إلى السيطرة على الحالة، والعكس صحيح. وتشبه المشكلات المرتبطة بإيقاف الدواء مفارقة قطة شرودنغر، التي تفترض أنه بدون فتح الصندوق، أي إضافة المراقب إلى الحالة الكمومية، لا يمكن معرفة ما إذا كانت القطة حية أم ميتة. ويبدو أن هناك افتراضًا تاريخيًا بإمكانية إيقاف الليثيوم فجأة لأنه لا يُسبب أي أعراض انسحابية.<sup> 49</sup> ومع ذلك، فقد ثبت أن لليثيوم أعراض انسحابية واضحة لا ترتبط بانتكاس المرض الأساسي.<sup> 30 </sup> ولعل أول من أثبت ذلك هو بوني وآخرون عام 1968، عندما أظهر المرضى في مجموعة الدواء الوهمي الذين توقفوا فجأة عن تناول الليثيوم زيادة في قراءة الهوس حتى لو استمرت فترة الدواء الوهمي ليوم واحد فقط. في حالة الليثيوم، تشمل بعض أعراض الانسحاب المذكورة في الأدبيات القلق، والتهيج، واضطرابات النوم، وهي أعراض تتوافق أيضًامع أعراض الانسحاب من الأدوية النفسية الأخرى. وقد اقتُرحت عدة تفسيرات محتملة لظاهرة انسحاب الليثيوم ، منها : حجب نمو مستقبلات الدوبامين شديدة الحساسية؛ والتغيرات في أغشية الخلايا العصبية، أو وظيفة نقل الخلايا، أو أنظمة النواقل العصبية الأخرى؛ والزيادة الارتدادية في النورأدرينالين؛ والقلق النفسي المنشأ الناتج عن التوقف عن تناول دواء الناتج عن التوقف عن تناول دواء فعال. الناتج
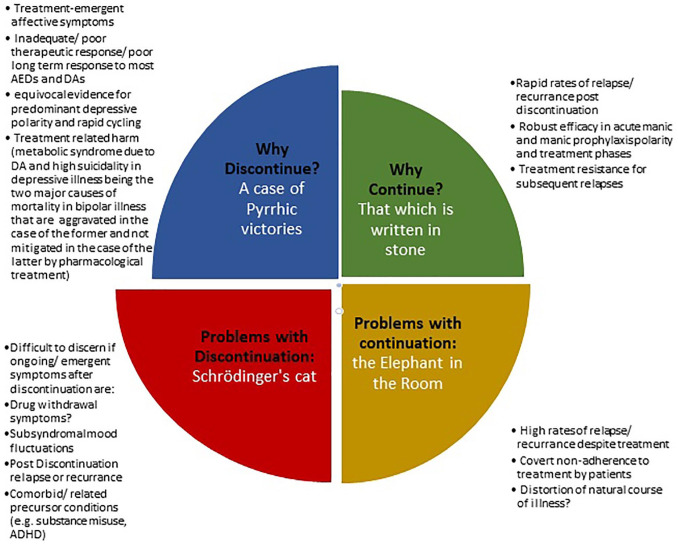
المنطق الضبابي: بالنسبة لاضطراب يتأرجح بين طرفين متطرفين من الأعراض، فليس من المستغرب أن تكون القرارات المتعلقة بالعلاج معقدة بنفس القدر، وربما لا تتوازن أبدًا ولا تصل إلى 1. يلخص الشكل الفهم الحالي لمنطق كل نهج علاجي
ADHD، اضطراب نقص الانتباه وفرط النشاط؛ AED، الأدوية
المضادة للصرع؛ DA، مضادات الدوبامين.
فيما يتعلق بمسألة التوقف عن العلاج، تزداد هذه المشكلة تعقيدًا نظرًا للتداخل الكبير في الأعراض كما هو موضح في الجدول 1.فبمجرد التوقف عن تناول مُثبِّت المزاج مثل الليثيوم وظهور مجموعة من الأعراض كالعصبية والقلق واضطرابات النوم، يصبح من الضروري الاستدلال المنطقي لتحديد طبيعة هذه الأعراض: هل هي تقلبات طفيفة متأصلة في مسار المرض؟ أم انتكاسة؟ أم ربما أعراض ما قبل الانتكاس في الاتجاه المعاكس؟ أم مجرد أعراض انسحاب الليثيوم؟
يجب أن يُظهر الانسحاب التام والانتكاس ارتباطًا زمنيًا واضحًا بالتوقف عن العلاج، بينما تسبق الحالات دون العتبة المرضية ذلك. مع ذلك، لا توجد حدود زمنية واضحة للفصل بين أعراض الانسحاب المبكرة/البادرة الخاصة بمثبتات المزاج، وخاصة الليثيوم. ومع ذلك، يشير نظام تصنيف أعراض الانسحاب لمثبطات استرداد السيروتونين الانتقائية (SSRIs) الذي اقترحه شوينارد وشوينارد إلى ذروة ظهور الأعراض بين 36 و96 ساعة، وزوالها في غضون 6 أسابيع.<sup> 52</sup> وقد استخدم كوسكي وشوينارد هذا النظام لاحقًا لمراجعة أعراض الانسحاب في جميع الأدوية النفسية.<sup> 32</sup>
على الرغم من كل هذا، هناك خطر من التبسيط المفرط والوقوع في فخ المغالطة المنطقية " بعد هذا إذن بسببه".
ثمة حاجة إلى تعريفات واضحة وتوسيع نطاق معرفتنا الحالية بتقلبات المزاج دون العتبة التشخيصية. وقد أُنجزت بعض الدراسات المهمة في هذا المجال باستخدام نماذج دراسة طبيعية، مثل التقييم اللحظي البيئي (EMA)، واستخدامها المُطوَّر مؤخرًا عبر الهواتف الذكية للمراقبة اليومية المستمرة. كما تبرز الحاجة إلى معايير تشخيصية موحدة للتمييز بين أعراض انسحاب المخدرات، وتقلبات المزاج دون العتبة التشخيصية، والانتكاس.
والآن ننتقل إلى المشكلة الأخيرة في معضلة "الاستمرار أو التوقف"، وهي عدم الاستجابة أو مقاومة العلاج الفعال سابقًا. يُستشهد بهذا عادةً كحجة ضد التوقف عن العلاج بسبب مقاومة العلاج الناتجة عن التوقف، حيث يتوقف المرضى عن تناول الليثيوم بعد استجابة جيدة طويلة الأمد، ثم يعانون من انتكاسة كبيرة، وبعد ذلك لا يستجيبون لليثيوم مرة أخرى بنفس الجودة أو لا يستجيبون له على الإطلاق بمجرد إعادة استخدامه بالجرعات الفعالة سابقًا، على الرغم من المستويات العلاجية.<sup> 52</sup> ومع ذلك، يُفهم الآن أن عدم الاستجابة هو مزيج من ظاهرتين متميزتين، تُعد مقاومة العلاج بعد التوقف إحداهما فقط.<sup> 52</sup> أما الثانية فهي التحمل المكتسب وارتباطه بانخفاض الاستجابة بمرور الوقت،<sup> 53</sup> وربما حتى تفاقم حالات المزاج دون العتبة السريرية والانتكاس. ومع ذلك، فإن الدراسات في هذا المجال تعاني من صغر حجم العينات (غالبًا ما تكون تقارير حالات أو سلاسل حالات) ونقص البيانات الطولية أو الطبيعية الكافية<sup> 52</sup> ؛ ويساهم هذان العاملان معًا في مقاومة العلاج بمرور الوقت.
المعايير
مثبتات المزاج
يشمل مصطلح مثبتات المزاج ثلاث فئات رئيسية من الأدوية: الليثيوم، ومضادات الصرع، ومضادات الذهان/الدوبامين. تختلف آليات عملها البيولوجية وخصائص مستقبلاتها، كما أن تأثيرها المضاد للاختلاج ليس ضروريًا لتحقيق استقرار المزاج. في معظم الإرشادات، لا يُنصح باستخدام مضادات الذهان بعد المرحلة الحادة من العلاج. مع ذلك، في الواقع، يميل معظم مرضى الاضطراب ثنائي القطب إلى الاستمرار في تناول مزيج من الليثيوم/مضادات الصرع والدوبامين لإدارة حالتهم على المدى الطويل، ولهذا السبب أدرجنا الفئات الثلاث تحت مصطلح مثبتات المزاج، وهو مصطلح قديم نوعًا ما، في هذه المراجعة . 54-56
التوقف
قد يعني التوقف إيقاف دواء واحد مع الاستمرار في تناول أدوية أخرى (في أنظمة العلاج المركب) أو التحول إلى أدوية أخرى (في أنظمة العلاج الأحادي). كما يمكن أن يعني التوقف التام عن جميع العلاجات الدوائية (غالبًا في مرحلة المداومة، ولكن يمكن أن يحدث ذلك في أي مرحلة من مراحل العلاج). ولغرض هذه المراجعة، فقد نظرنا في جميع سيناريوهات التوقف عن العلاج وحاولنا معالجتها
الأدلة الحالية حول كيفية التوقف
يُبيّن الجدول 2 اقتراحات من أحدث الإرشادات السريرية لإيقاف مُثبّتات المزاج. باختصار، تُوصي هذه الإرشادات بما يلي: تجنّب إيقافها؛ فقط عند الضرورة القصوى؛ القيام بذلك تدريجيًا؛ ومتابعة المريض باستمرار.
- بالنظر إلى النوبات التي تظهر أثناء العلاج، واختبار تقييم النشاط العلاجي (TEAS)، ومسار المرض طويل الأمد الذي يتسم بالانتكاس والهدوء، ينبغي أن يكون العلاج الوقائي غير محدد المدة (مدى الحياة) بعد تأكيد تشخيص اضطراب ثنائي القطب.<sup> 19 ، 57 ، 58</sup> لا توجد بيانات كافية حول المدة المثلى للعلاج الوقائي. توصي بعض الإرشادات السريرية باستمرار العلاج لمدة تتراوح بين شهرين وستة أشهر بعد زوال أعراض المرحلة الحادة من المرض تمامًا (أي هدأة الحالة المزاجية الأساسية). يلي ذلك مرحلة متابعة لا تختلف كثيرًا عن مرحلة العلاج الوقائي، باستثناء أنه في مرحلة المتابعة يستمر النظام العلاجي الذي حقق الهدأة، بينما في مرحلة العلاج الوقائي يمكن التحول إلى الليثيوم كخط علاج أول أو تبسيطه إلى دواء أو دوائين مثبتين للمزاج معًا. يُوصى بعد ذلك بأن تكون مرحلة العلاج الوقائي مدى الحياة، مع التوصية بإجراء مراجعات سريرية كل ستة أشهر أو سنويًا، ولكن لا توجد إرشادات محددة كافية بشأن إيقاف العلاج. تتفق جميع الإرشادات على أن الليثيوم هو الخط الأول للعلاج الوقائي طويل الأمد لأنه المعيار الذهبي، وعادةً ما يكون جيد التحمل. إذا لزم الأمر، يمكن دمجه مع أدوية أخرى مثل فالبروات، لاموتريجين، أريبيبرازول، كويتيابين وأولانزابين
- تتفق معظم الإرشادات على أن الاعتبار الوحيد لإيقاف الأدوية المثبتة للمزاج على المدى الطويل هو الموازنة بين المخاطر والفوائد . فإذا فاقت الآثار الجانبية فوائد الاستمرار في تناول الدواء، يُنصح بالتحول إلى مُثبت مزاج آخر بدلاً من التوقف التام. أما إذا كانت الآثار الجانبية غير محتملة، أو كان الالتزام بالعلاج ضعيفًا، أو كان هناك تراجع تدريجي في الفعالية، فيُنصح بالتوقف التدريجي عن تناول الدواء في ظروف معينة ( الشكلان 4 و 5 ). تشمل هذه الظروف الحالات منخفضة الخطورة للغاية، أو الحالات التي لم يتم فيها تحديد مستوى الخطورة بوضوح (مثل نوبة الهوس الأولى دون وجود نوبات مزاجية سابقة، أو عدم وجود تاريخ عائلي للاضطراب ثنائي القطب). في هذه الحالة، يمكن تجربة التوقف التدريجي عن تناول الدواء. لا يوجد إجماع على مدة مرحلة الاستمرار في تناول الدواء قبل التوقف التدريجي، ولكن تتراوح الاقتراحات بين 6 أشهر وسنتين بعد زوال الأعراض.
- التوصية الحالية للتوقف التدريجي عن العلاج هي تقليل الجرعة ببطء على مدى أربعة أسابيع على الأقل، مع وجود بيانات قوية تشير إلى انخفاض خطر الانتكاس الهوسي الحاد عند تقليل جرعة الليثيوم تدريجيًا.<sup> 25 ، 60</sup> وقد ثبت ذلك أيضًا بالنسبة لمثبطات الدوبامين وغيرها من الأدوية النفسية، وإن كان بدرجة أقل وضوحًا من الليثيوم.<sup> 61</sup> وقد فُسِّر ذلك في الأدبيات العلمية على أنه مزيج من التكيفات الدوائية الفردية طويلة الأمد مع وجود الدواء،<sup> 62</sup> مما يؤدي إلى تكيفات عصبية دوائية تشمل تغيرات في حساسية مستقبلات ما بعد المشبك والمستقبلات الذاتية، وتخليق وإطلاق النواقل العصبية، وآليات جزيئية وجينية مختلفة في أنظمة دماغية متعددة.<sup> 22 ، 25 ، 63 ، 64</sup>وتؤدي هذه التكيفات العصبية البيولوجية إلى ظهور ظواهر جسدية وحسية تظهر عند التوقف المفاجئ عن العلاج، وتكون أقل حدة مع العلاجات ذات فترات نصف العمر الأطول.<sup> 63</sup> وقد تبين أن هذه الظواهر تزول عند إعادة بدء العلاج لفترة وجيزة، حتى بجرعات أقل بكثير من الجرعات العلاجية السابقة. 63 وقد أدى ذلك إلى التوصية المقبولة على نطاق واسع بالانسحاب التدريجي للسماح بإعادة التكيف العصبي السلوكي مع الدواء النفسي. 63 ، 65 ، 66
- بعد إيقاف العلاج، يُوصى بأن يستمر المريض في تلقي متابعة دورية، ويفضل أن تكون من قِبل خدمات الصحة النفسية الثانوية بدلاً من إعادته إلى أطباء الرعاية الأولية. إذا لم تسمح الموارد بذلك، فينبغي أن يكون هناك حد أدنى لمراجعة خدمات الطب النفسي الثانوية فور ظهور أعراض المرض. تشير تقارير حديثة إلى أن إيقاف العلاج دون استشارة طبية أو متابعة يؤدي إلى زيادة حالات الإدخال إلى المستشفى. 60
- يُلاحظ أن المبادئ التوجيهية الحالية لإيقاف العلاج في مجال الطب النفسي المحيط بالولادة قد اتخذت منحىً معاكساً، حيث كان يُعتبر الحمل والرضاعة الطبيعية سابقاً من المؤشرات القوية القليلة لإيقاف العلاج نظراً للمخاطر الصحية الجسدية على الأم والوليد.<sup> 67</sup>ومع ذلك، تتزايد الأدلة التي تشير إلى زيادة طفيفة، أو انعدام، خطر تشوهات الجنين أو المضاعفات الصحية الجسدية لدى حديثي الولادة مع استمرار العلاج، < sup>67-69 </sup> مقارنةً بزيادة المخاطر على الأم والطفل في حالة المرض غير المعالج والانتكاسات.<sup> 70 ، 71</sup> لذلك، تميل الأدلة الحالية حول مثبتات المزاج (وخاصة الليثيوم) وإدارة متلازمات النفاس العاطفية نحو استمرار العلاج أو إيقافه مؤقتاً قبل الولادة مع استئنافه فوراً بعد الولادة، بدلاً من إيقافه تماماً.
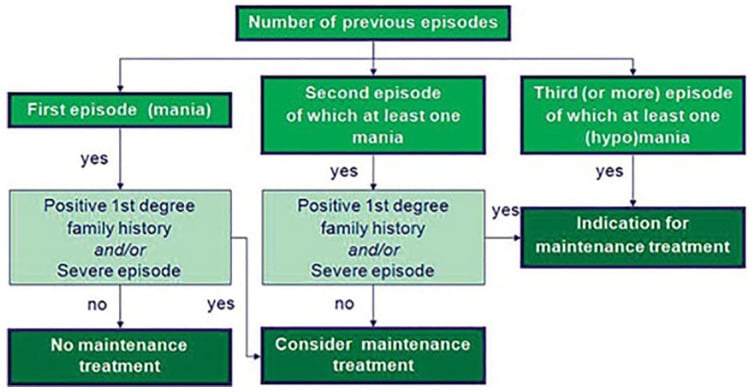
خوارزمية لتحديد الحاجة إلى العلاج الوقائي (المبادئ التوجيهية الهولندية (نولين وآخرون، 2008 (نولين، كوبكا وشولته، 2008)) من غرونز وآخرون (2013) (غرونز، فييتا وجودوين، 2013) 59
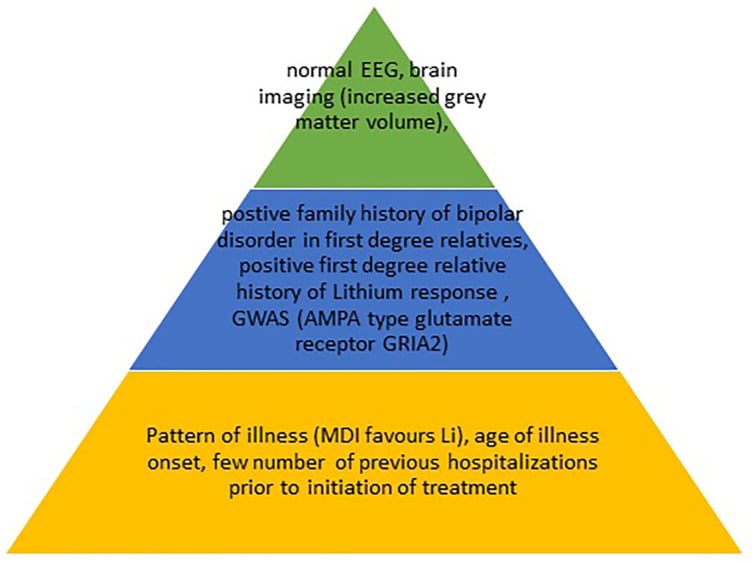
وآخرون17. إذا كان المريض يناسب هذه المجموعة المحددة ، فربما تكون هناك قيمة كبيرة في التوصية بالاستمرار في تناول الليثيوم على المدى الطويل، حتى إلى أجل غير مسمى. بالنسبة لجميع التركيبات الأخرى لعوامل المريض والمرض، يجب التعامل مع إيقاف العلاج الدوائي بعقلية منفتحة نظرًا لعدم وجود أدلة قوية تدعم استمرار العلاج. يتوافق المستوى الأخضر مع أدلة ضعيفة، والمستوى الأزرق مع أدلة متوسطة، والمستوى البرتقالي مع أدلة قوية. يُعد نمط MDI مؤشرًا إيجابيًا للاستجابة، بينما كان نمط DMI مرتبطًا سلبًا بالاستجابة لليثيوم
AMPA، ألفا-أمينو-3-هيدروكسي-5-ميثيل-4-إيزوكسازول بروبيونات؛ DMI، فترة خالية من الاكتئاب والهوس؛ EEG، تخطيط كهربية الدماغ؛ GWAS، دراسات الارتباط على مستوى الجينوم؛ Li، الليثيوم؛ MDI، الهوس والاكتئاب والاعتدال المزاجي.
الخطة المقترحة
ينبغي أن يستند هذا إلى تقييم المخاطر والفوائد لعلاج مرض مزمن مدى الحياة ( الشكلان 6 و 7 ). كما ينبغي أن يشمل فهمًا كاملًا لاضطراب ثنائي القطب الخاص بكل مريض. على سبيل المثال، المريض الذي يعاني من بداية مبكرة للمرض، مع غلبة الاكتئاب مع أعراض دون العتبة التشخيصية، وسمات التقلبات المزاجية السريعة، وارتفاع خطر الإصابة بمتلازمة التمثيل الغذائي، وتعاطي مواد مخدرة مصاحبة، ودخول متكرر إلى المستشفى بسبب الانتكاسات، وعدم وجود تاريخ عائلي من الدرجة الأولى لاضطراب ثنائي القطب، لا توجد لديه تقريبًا أي عوامل في مرضه تدعو إلى التوصية باستمرار العلاج طويل الأمد ( الشكل 5). في مثل هذه الحالة، يُنصح باتباع نظام إيقاف تدريجي آمن للعلاج بدلًا من الإيقاف المفاجئ، وذلك للحد من المخاطر.
عند الحاجة إلى إيقاف الدواء، تشير الأدلة الحالية إلى ضرورة الإيقاف التدريجي على مدى أربعة أسابيع على الأقل، وقد تصل المدة إلى ثلاثة أشهر في حالة الليثيوم، مع مراقبة دقيقة للحالة النفسية لرصد أي علامات انتكاس مبكرة. ويمكن تمديد هذه المراقبة، في حالة الليثيوم، بحيث لا يتجاوز انخفاض مستوى الليثيوم في الدم 0.2 مليمول/لتر في أي وقت. ينبغي أن تتم المراقبة كل أسبوع إلى أسبوعين من قبل أخصائي الصحة النفسية، مع وضع خطة علاجية فعّالة في حال حدوث انتكاس.<sup> 63</sup> يُعدّ هذا الأمر بالغ الأهمية، إذ تشير نتائج حديثة إلى أن المتابعة الطبية بعد إيقاف الدواء فعّالة للغاية في الحدّ من التدهور الحاد وحالات دخول المستشفى.<sup> 60</sup> في حالة استخدام نظام علاجي مُركّب، ينبغي أن تهدف استراتيجية الإيقاف إلى إيقاف الليثيوم كحل أخير فقط.
ينبغي إجراء مناقشات استباقية مع المرضى حول إمكانية إيقاف العلاج في العيادات. يُسهم ذلك في تعزيز الالتزام بالعلاج على المدى القصير، وفي التفاوض على أهداف العلاج. 79 يميل العديد من المرضى إلى الالتزام بالعلاج إذا كانت هناك نهاية واضحة للعلاج، بدلاً من إخبارهم بضرورة تناول الدواء إلى أجل غير مسمى. 79 يُساعد ذلك في بناء علاقة علاجية متينة، ويمنع الإيقاف المفاجئ وغير المقصود للعلاج، والذي يرتبط بنتائج سلبية أكثر من اتباع نهج تدريجي ومتناقص. 80 ، 81
يرتكز مبدأ إيقاف العلاج على فهم واضح من قِبل الأطباء والمرضى على حد سواء، بأن إيقاف العلاج لا يعني ترك المريض دون علاج. بل على العكس، ينبغي أن يستدعي إيقاف العلاج مراقبة ومتابعة أدق لمدة تصل إلى 12 شهرًا، وهي الفترة التي يكون فيها خطر الانتكاس في ذروته. 21 ، 82 ، 83 فكما قال أحد أعظم أبطال الأدب الإنجليزي: "لا نشك في التكهنات... إن لم يكن الآن، فسيأتي لا محالة - فالاستعداد هو كل شيء".
آفاق مستقبلية
فيما يتعلق بالبحوث المستقبلية، ثمة حاجة واضحة إلى المزيد من البيانات الطبيعية والتجارب العملية مع عينات مرضى غير مُخصبة. كما توجد حاجة واضحة لفهم المسار الطبيعي للمرض في مجموعات المرضى غير المعالجين أو الذين يتلقون العلاج حسب الحاجة، وهو ما يشمل فهمًا أعمق لتقلبات المزاج دون العتبة، وتعريفات واضحة، وأدوات تشخيصية منظمة. تفتقر معظم إرشادات وصف الأدوية الحالية إلى أي خوارزميات محددة جيدًا لتوجيه الممارسة السريرية بشأن التوقف عن العلاج. تتخذ معظم التجارب السريرية للاضطراب ثنائي القطب حالة الهدوء كنقطة نهاية بدلاً من نقطة البداية لبناء فهم أعمق لهذا المرض المعقد. وقد حدثت تطورات وخطوات حديثة نحو تحليل نتائج متعدد الحالات للعلاجات في الاضطراب ثنائي القطب (MOAT-BD)، 84 مما يسمح بإكمال تحليلات البقاء على قيد الحياة في نقاط مختلفة من المرض بدلاً من نقطة نهاية واحدة كما هو الحال في منحنيات كابلان-ماير للبقاء على قيد الحياة 8 ، 85 وقد استُخدم هذا، إلى جانب تطوير مصفوفات الانتقال، في التجارب الحديثة لتقدير الاستجابة للعلاج على المدى الطويل، ويمكن أن يكون التنبؤ بالنتائج ذا قيمة كبيرة في الأبحاث المستقبلية من أجل فهم مسار المرض والتأثير العلاجي الشامل للعلاج بشكل أفضل. 85
المصدر
https://pmc.ncbi.nlm.nih.gov/articles/PMC7968017/?utm_source=chatgpt.com

